平成21年度
第20回 健康講座
「動脈硬化について―脂質異常症と脂肪毒性について―」
三越診療所部長 細合 浩司
1.観察する 平成19(2007)年度の日本における死因別数及び死亡割合
心疾患や脳血管性疾患は、共に動脈硬化性疾患といえる
動脈硬化性疾患は癌と同じぐらい多い
寿命が延びると共に増加傾向にある
2.脂質異常症とは
脂質の流れ
3.脂肪毒性について
脂肪毒性とは
肝脂質代謝と脂肪肝の成立
肝臓、骨格筋、脂肪組織の脂肪毒性
糖尿病状態で認められる脂肪毒性、糖毒性の悪循環
糖毒性、脂肪毒性を介した膵β細胞機能障害およびインスリン抵抗性の進展
4.炎症や糖代謝との関わり
高感度CRP
・動脈硬化は「慢性の炎症」
・動脈硬化の予知や予後を示す炎症マーカー
・肥満・メタボリックシンドローム・糖尿病・喫煙などとも関係
CRPと体脂肪率
メタボリックシンドロームに関する因子数と高感度CRP
LDL-C及び高感度CRPが心血管イベントに及ぼす影響
低LDL-C血症・高hs-CRP患者に対するスタチン投与の有用性を示す―JUPITER試験
5.肥満した人が増えている
その結果は?
脂肪摂取と肥満
肥満:トップは男女とも沖縄
やせ:首都圏、近畿圏
肥満すると何が悪いのか
なぜ肥満するのか
ライフスタイルの変化
6.メタボリックシンドローム
内臓脂肪の蓄積がいろいろな病気を起こす
メタボリックシンドロームの特徴
糖代謝異常予知に関して
小児肥満・メタボリックシンドローム
・肥満児とメタボリック
・シンドローム児の増加
・小児メタボリックシンドローム診断基準
・小児におけるメタボリックシンドロームの意義
・生活習慣病胎児期発症説
・母親の不健康は子供の健康を阻害
・喫煙と出生時体重、乳児死亡
・妊娠前・出産前の指導の重要性
メタボリックシンドロームなりやすい生活習慣
・お腹一杯 満足するまで食べるクセ
・必ずエスカレーター
・コックピット症候群
・ハイテクは体重を増やす
内臓脂肪のたまりやすい生活習慣 食べ物編
・緑黄色野菜が嫌い
・油ものが好き
・アイスクリームやスナック菓子が好き
・料理に砂糖をよく使う
内臓脂肪のたまりやすい生活習慣 食べ方編
・夜食、間食が多い
・お腹いっぱい満足するまで食べる癖
・夕食はだらだら1回30分以上時間をかける
・テレビを見ながら食事をする
食事療法のポイント
・摂取エネルギーを減らす
・脂質、糖質の制限
・たんぱく質の確保
・ビタミン、ミネラルの確保
・お腹の足しになる食事
運動療法のポイント
・消費エネルギーの増加
・筋力の増強
・インスリン感受性の改善、増加
・爽快な気分
心疾患や脳血管性疾患は、共に動脈硬化性疾患といえる
動脈硬化性疾患は癌と同じぐらい多い
寿命が延びると共に増加傾向にある
2.脂質異常症とは
脂質の流れ
3.脂肪毒性について
脂肪毒性とは
肝脂質代謝と脂肪肝の成立
肝臓、骨格筋、脂肪組織の脂肪毒性
糖尿病状態で認められる脂肪毒性、糖毒性の悪循環
糖毒性、脂肪毒性を介した膵β細胞機能障害およびインスリン抵抗性の進展
4.炎症や糖代謝との関わり
高感度CRP
・動脈硬化は「慢性の炎症」
・動脈硬化の予知や予後を示す炎症マーカー
・肥満・メタボリックシンドローム・糖尿病・喫煙などとも関係
CRPと体脂肪率
メタボリックシンドロームに関する因子数と高感度CRP
LDL-C及び高感度CRPが心血管イベントに及ぼす影響
低LDL-C血症・高hs-CRP患者に対するスタチン投与の有用性を示す―JUPITER試験
5.肥満した人が増えている
その結果は?
脂肪摂取と肥満
肥満:トップは男女とも沖縄
やせ:首都圏、近畿圏
肥満すると何が悪いのか
なぜ肥満するのか
ライフスタイルの変化
6.メタボリックシンドローム
内臓脂肪の蓄積がいろいろな病気を起こす
メタボリックシンドロームの特徴
糖代謝異常予知に関して
小児肥満・メタボリックシンドローム
・肥満児とメタボリック
・シンドローム児の増加
・小児メタボリックシンドローム診断基準
・小児におけるメタボリックシンドロームの意義
・生活習慣病胎児期発症説
・母親の不健康は子供の健康を阻害
・喫煙と出生時体重、乳児死亡
・妊娠前・出産前の指導の重要性
メタボリックシンドロームなりやすい生活習慣
・お腹一杯 満足するまで食べるクセ
・必ずエスカレーター
・コックピット症候群
・ハイテクは体重を増やす
内臓脂肪のたまりやすい生活習慣 食べ物編
・緑黄色野菜が嫌い
・油ものが好き
・アイスクリームやスナック菓子が好き
・料理に砂糖をよく使う
内臓脂肪のたまりやすい生活習慣 食べ方編
・夜食、間食が多い
・お腹いっぱい満足するまで食べる癖
・夕食はだらだら1回30分以上時間をかける
・テレビを見ながら食事をする
食事療法のポイント
・摂取エネルギーを減らす
・脂質、糖質の制限
・たんぱく質の確保
・ビタミン、ミネラルの確保
・お腹の足しになる食事
運動療法のポイント
・消費エネルギーの増加
・筋力の増強
・インスリン感受性の改善、増加
・爽快な気分

細合講師

満員の会場
概要
| 日時 | 平成21年4月21日(火曜日) 14時30分~16時00分 |
| 会場 | 江東区森下文化センター(江東区森下3-12-17) |
| 主催 | 公益財団法人 三越厚生事業団 |
| 後援 | 日本人間ドック学会 |
| 参加人数 | 189名 |
第21回 健康講座
「脈が乱れる(不整脈)」
三越診療所部長 近藤 修二
1.不整脈とは
正常洞調律以外の調律
2.洞調律とは
洞調律とは:電気刺激が右心房の洞結節から心房を通り房室結節 を経て心室の心筋に到達する通常の伝わり方
3.不整脈の種類
頻脈性不整脈:心房性不整脈、心室性不整脈
徐脈性不整脈
4.不整脈の診断の進め方
症状、診察、検査
5.不整脈の症状
動悸、速い心臓の鼓動、眩暈・失神
6.不整脈の検査法
心電図(3分間心電図)、ホルター24時間心電図、運動負荷心電図、心臓超音波検査
7.不整脈の基礎疾患
8.不整脈を起こしやすい日常の行動
運動、満腹時、喫煙、徹夜、睡眠不足
9.不整脈で注意すべき基礎疾患
狭心症、心筋梗塞、心筋症、心不全
10.抗不整脈薬について
11.心房細動の治療
洞調律に戻すか?心拍数をコントロールするか?
12.不整脈の非薬物療法
カテーテルアブレーション、ペースメーカー
13.心室細動
出来るだけ速い除細動の実施
14.体外式除細動器(AED)、植込み型除細動器(ICD)について
15.脈が遅く死に至る不整脈
高度房室ブロック、洞不全症候群
16.不整脈のある人の生活・職業の注意点
1)心室性期外収縮のある人
2)発作性心房細動、発作性心房粗動、発作性上室性頻拍、心疾患の無い心室頻拍のある人
3)重症心室不整脈のある人
17.不整脈と思ったら
正常洞調律以外の調律
2.洞調律とは
洞調律とは:電気刺激が右心房の洞結節から心房を通り房室結節 を経て心室の心筋に到達する通常の伝わり方
3.不整脈の種類
頻脈性不整脈:心房性不整脈、心室性不整脈
徐脈性不整脈
4.不整脈の診断の進め方
症状、診察、検査
5.不整脈の症状
動悸、速い心臓の鼓動、眩暈・失神
6.不整脈の検査法
心電図(3分間心電図)、ホルター24時間心電図、運動負荷心電図、心臓超音波検査
7.不整脈の基礎疾患
8.不整脈を起こしやすい日常の行動
運動、満腹時、喫煙、徹夜、睡眠不足
9.不整脈で注意すべき基礎疾患
狭心症、心筋梗塞、心筋症、心不全
10.抗不整脈薬について
11.心房細動の治療
洞調律に戻すか?心拍数をコントロールするか?
12.不整脈の非薬物療法
カテーテルアブレーション、ペースメーカー
13.心室細動
出来るだけ速い除細動の実施
14.体外式除細動器(AED)、植込み型除細動器(ICD)について
15.脈が遅く死に至る不整脈
高度房室ブロック、洞不全症候群
16.不整脈のある人の生活・職業の注意点
1)心室性期外収縮のある人
2)発作性心房細動、発作性心房粗動、発作性上室性頻拍、心疾患の無い心室頻拍のある人
3)重症心室不整脈のある人
17.不整脈と思ったら

近藤講師

会場の様子
Q&A
質疑応答時にお時間が足りずお答えできなかったご質問への回答です。
| 質問 | 回答 |
| Q1.43歳より甲状腺癌手術後チラジンSというホルモン剤を服用していますが、その場合でも不整脈は起こるのでしょうか?血中ホルモン濃度は定期的に測って正常だそうです。平成初年頃から血管れん縮性の狭心症と言われ“ヘルベッサーR"という薬を一生飲まなければいけないと言われていまして、現在服用中です。(69歳女性) | 甲状腺疾患で不整脈がおこるのは、甲状腺ホルモン値が高い甲状腺機能亢進症の場合です。甲状腺機能亢進症では心房細動という不整脈もおきやすいのです。チラジンSで甲状腺ホルモンの値が正常ならば、不整脈の頻度は高くないでしょう。冠れん縮性狭心症ではヘルベッサーRのようなカルシウム拮抗剤を続ける必要があります。狭心症の発作を抑える為です。狭心発作時には不整脈が起きやすいので注意してください。 |
| Q2.15年位前は期外収縮と言われたが、今は不整脈はなし。だが、去年の7月頃より身体がフラフラして、色々検査したが結果は異常なし。なぜ身体がフラフラするのか。脈と関係はあるのか?お聞きしたいです。(75歳女性) | 期外収縮には上室性と心室性があります。その頻度等によっては、フラフラするといった症状がでる可能性はあると思います。ホルター心電図を施行して、症状のある時に不整脈が出ていれば、関連があることになります。ところで血圧は正常でしょうか?低血圧でもフラフラすることは考えられます。他に貧血や脳の病気などいろいろ考えられます。不整脈との関連をみるにはホルター心電図をおすすめします。 |
| Q3.不整脈を起こさない、また血管を丈夫にして暮らすために、どんな生活の注意が要るでしょうか? | 不整脈に関する生活の注意は、不整脈を起こしやすい薬の服用を控えること。過剰な運動、睡眠不足、食べすぎ、喫煙、ストレスなどを避けることです。既に不整脈のある人はホルター心電図などの検査をして、治療が必要かどうかの判定を受けることが大事です。心臓病などがある場合は、その治療も必要です。血管を丈夫にすることは難しいと思いますが、動脈硬化を防ぐ事により血管の病気を防げます。そのためには、生活習慣病に関する注意を守ってください。 |
| Q4.13~14年にWPWの心房細動でカテーテルアブレーションを受け、治ったと言われたが、4年前に心筋梗塞を起こして現在服薬中だが、両者には関連があるのだろうか?(79歳男性) | WPW症候群は心房と心室の間に副伝導路があり、その為頻脈発作を起こす疾患です。カテーテルアブレーションで副伝導路を焼却して、WPWは根治したと思われます。心筋梗塞は冠動脈が閉塞して、その先の心筋への血流がとまる病気です。心房細動が存続していれば、心内血栓が出来やすくそれが飛んで心筋梗塞を起こす可能性はあります。WPWとは無関係と思います。 |
概要
| 開催日時 | 平成21年6月25日(木曜日) 15時00分~16時30分 |
| 会場 | ムーブ町屋 ムーブホール(荒川区荒川7-50-9) |
| 主催 | 公益財団法人 三越厚生事業団 |
| 後援 | 日本人間ドック学会 |
| 参加人数 | 165名 |
第22回 健康講座
生活習慣と動脈硬化~メタボリックシンドロームを予防するために~」
三越厚生事業団常務理事・防衛医科大学校名誉教授 中村 治雄
※ 講師は三越診療所副所長山下毅の予定でしたが、都合により変更となりました。
Q&A
質疑応答時にお時間が足りずお答えできなかったご質問への回答です。
| 質問 | 回答 |
| Q1.心房細動が起きてる時に脈が100を切る時がありますが、これは差支えないか?(81歳男性) | 心配ありません。 |
| Q2. このところ夏なのに眠っていて布団から足が出ていたのか、眼が覚めて痛いことがある。でも、暑い時はつい布団の外へ足を出してしまう。どうしたらいいか? 少し足がいつもしびれている感じがする。歩いたり何かに熱中している時はしないが、歩くことはさまたげにならない? 以前はそうでなかったが、靴をはくと靴の底が平らでないと感じたり、何かつまっていると思えるのですが。(73歳女性) |
1、2、3共に背骨の変形によるものと思います。 |
| Q3.三叉神経痛と云われ、脳内の動脈硬化の為と云われた。CTはとりました。完治することはあるのでしょうか?(70歳女性) | CTに問題がなければ、冷えないようにすることです。完治はしません。 |
| Q4.足首からふともものあたりまで痛む・冷えてしまうことがあります。血圧普通といわれます。(70歳女性) | 足の動脈の血流障害か、背骨の変形によるものでしょう。 |
| Q5.高齢者、特に80歳以上の、特に疾患もなく自分の健康に自信をもっているが、メタボの傾向の人に、生活習慣の改善をすすめても、なかなか納得しない。説得のポイントと何から始めるのが持続効果があるか?例えば:「お酒は止めよう!」とか「ごはんは1杯だけ!」とか。(82歳男性) | 体重を5%減らすと、メタボ関連の項目は良くなるので、1日の食事量を減らすこと。 |
| Q6.魚の脂で血管の壁の炎症が抑制される―本当ですか?始めて聞きました。どうやって証明されたのですか?(82歳男性) | 動脈の炎症性物質の測定(TNF-α、IL-6 etc.) |
| Q7.夫が2年半前に67歳で突然死してしまいました。 亡くなる10年前から生活習慣病をかかえていました。(脂肪肝/高脂血症/高尿酸血症・メタボリックシンドローム肥満・家族の病歴に心臓病・ガンマーGTP症)亡くなる10日程前の血液検査は問題なし(医師は動脈硬化は良くなりましたという診断)。10年の間動脈硬化の検査は全くしていない。健康診断は最低レベルしかしていない。眼底検査・頸動脈検査で簡単な動脈硬化がわかると言われるが。 10年前頃階段ののぼり降りが苦しいといっていた。医師から不整脈についての注意は全くありませんでした。 毎年くわしい健康診断ともっと早い段階で動脈硬化の検査が必要だったのではと思いますが、如何ですか。10年前から酒はひかえましょうと言われながら、時々大酒を飲んでいたのでガンマーGTP症と書かれていました。このころに転院させるか家族に知らせるか必要だったのでは?(68歳女性) |
頸動脈エコーを調べると良いです。 |
| Q8.私は3年くらい前に健康診断で動脈硬化といわれ、目も少しかたくなってるといわれました。食事に気をつけ1週間に4日は歩いてます。でも最近足にも動脈硬化ができたらしく時々足の先が痛みます。これから先どの様に注意すればよろしいですか。高血圧で薬も飲んでます。(8年間)(76歳女性) | 受け持ち医に総合的な診察を受け指示を受けることが必要です。 |
| Q9.血圧は135/85以下に下げるのはどの程度までなら良いのか?for ex. 100/80~70でも差支えはないのでしょうか?(79歳男性) | 自覚症状がなければ問題ありません。 |
| Q10.Nacl 1~2g/dayとするのはリスクはありますか?(79歳男性) | 食品中のNaclを考えると不可能です。リスクはありません。 |
| Q11.魚の調理の方法は?(79歳男性) | 特に差はありません。 |
| Q12.定年退職後、歩いたり、筋力アップの運動を少しずつしています(ちょうど2年前のドックで下半身動脈硬化度70代と言われました)。この2年それなりにがんばってきたつもりだったのですが、この夏同じ検査をしましたら、やはり70代と言われてしましました。下半身の動脈硬化の改善方法は?(62歳女性) | 現状を悪化させなければ良いと思います。 |
| Q13.n-3の脂肪をとれとのことだが、肝油を飲むことでも良いでしょうか?(79歳男性) | 良いでしょう。 |
| Q14.年をとってから足が冷えるようになったが、足のマッサージでは効果はないでしょうか? (79歳男性) | 効果は期待できません。 |
| Q15.血管に沈着するコレステロールを溶解し、肝臓に蓄積されるようにする医薬品は開発されないのか?(63歳男性) | 現時点では、ありません。 |
| Q16.動脈硬化の因子の中で最後に話をされた「炎症」というのは初めてききましたが、これは個々の体質が問題になるのでしょうか? (74歳女性) | 体質に食事・運動などが絡んでいます。 |
| Q17.魚は干物でもよいのでしょうか?(75歳女性) | 干物よりは新鮮なもの、調理したてのものが良い。 |
| Q18.右足に糖尿病による足裏の毛細血管(?)に一種の動脈硬化症状がありますが、約10年近く進行しないものの改善もしません。これは永久に改善しないものですか?(73歳男性) | 年齢からみると、進行しないことで良いと思います。 |
| Q19.塩分制限と熱中症との関係は?気温の高い時が心配です。(72歳女性) | 汗をかく時には別の話です。一般に、一過性で対応できるでしょう。 |
概要
| 日時 | 平成21年9月7日(月曜日) 14時30分~16時00分 |
| 会場 | 野方区民ホール 野方WIZ B2F(中野区野方5-3-1) |
| 主催 | 公益財団法人 三越厚生事業団 |
| 後援 | 日本人間ドック学会 |
| 参加人数 | 134名 |
第23回 健康講座
演題1:「知っておきたい 食生活Vs病気の予防」
講師1:女子栄養大学 医療栄養学教授 本田 佳子氏
1.メタボリックシンドローム
内臓脂肪蓄積
メタボリックシンドロームのリスクは?
メタボリックシンドロームのリスク軽減
食生活チェックシート
食事で肥満解消
目標:体重5%減少!
エネルギー代謝との関連
摂取エネルギー量のコントロール
外食での食べ過ぎ防止法
おやつ食べ過ぎ防止法
食事日記と体重日記
摂食行動の改善
栄養のバランス
2.高血圧症VS食生活
生活習慣修正に基づく降圧の程度
DASH食:Dietary Approach to Stop Hypertension
高血圧症の生活習慣の修正項目
アルコールの作用
アセトアルデヒドの作用
アルコールの作用-血中濃度(%)と脳への影響
20gの純アルコール量の体内でのアルコール分解のスピード
酒類とアルコール量
―純アルコール20gに相当する量―
アルコールは、どうしても止められない
3.骨粗しょう症
主要因:性ホルモン・加齢
複要因:運動・喫煙・食事・アルコール摂取
栄養学的な危険因子
カルシウムを多く含む食品と含有量
ビタミンDを多く含む食品と含有量
食物繊維の臨床的特徴
偏食への対応
食生活改善のポイント
・体重を管理する
・脂肪は質と量を考える
・野菜・海藻・きのこを積極的に摂取
・食塩・糖分の摂取を是正
・アルコールは適量にとどめる
・ゆっくり・よく噛んでの摂取
・規則正しい食事摂取
内臓脂肪蓄積
メタボリックシンドロームのリスクは?
メタボリックシンドロームのリスク軽減
食生活チェックシート
食事で肥満解消
目標:体重5%減少!
エネルギー代謝との関連
摂取エネルギー量のコントロール
外食での食べ過ぎ防止法
おやつ食べ過ぎ防止法
食事日記と体重日記
摂食行動の改善
栄養のバランス
2.高血圧症VS食生活
生活習慣修正に基づく降圧の程度
DASH食:Dietary Approach to Stop Hypertension
高血圧症の生活習慣の修正項目
アルコールの作用
アセトアルデヒドの作用
アルコールの作用-血中濃度(%)と脳への影響
20gの純アルコール量の体内でのアルコール分解のスピード
酒類とアルコール量
―純アルコール20gに相当する量―
アルコールは、どうしても止められない
3.骨粗しょう症
主要因:性ホルモン・加齢
複要因:運動・喫煙・食事・アルコール摂取
栄養学的な危険因子
カルシウムを多く含む食品と含有量
ビタミンDを多く含む食品と含有量
食物繊維の臨床的特徴
偏食への対応
食生活改善のポイント
・体重を管理する
・脂肪は質と量を考える
・野菜・海藻・きのこを積極的に摂取
・食塩・糖分の摂取を是正
・アルコールは適量にとどめる
・ゆっくり・よく噛んでの摂取
・規則正しい食事摂取
演題2:「若い世代からの生活習慣と病気」
講師2:三越診療所長 船津 和夫
1.肥満と健康障害・脂肪肝
肥満になりやすい環境
車社会に伴う肥満者の増加
食物繊維と3大栄養素摂取量の年次推移
肥満が関係している主な健康障害
肥満には2種類ある
メタボリックシンドロームとは?
たかが脂肪肝、されど脂肪肝
脂肪肝とは?
超音波検査により脂肪肝は簡単に診断できる
男女とも脂肪肝は肥満者に多い
増加する肥満と肝機能異常者の割合
脂肪肝の原因
脂肪肝には進行性のものがある
肝硬変・肝癌を来たす脂肪肝(NASH)の増加
[NASH:非アルコール性脂肪肝炎]
NASHは生活習慣病の1つ
2.若い女性のやせと健康障害・骨粗しょう症・貧血
若年女性にやせが多い
やせに多い骨粗しょう症
骨密度に影響する要因
骨粗しょう症の予防
若い女性に多い貧血
貧血の症状
健康のための鉄の必要量
女性における貧血の要因
貧血の対策と予防法
3.コーヒーと肝臓病
コーヒーの肝保護効果
コーヒーは脂肪肝を予防するか?
コーヒーの脂肪肝抑制機序(仮説)
コーヒーの体重減少効果(男性)
ポリフェノールの種類と多く含む食品
酸化ストレスと病気
コーヒーと生活習慣病
4.喫煙と健康
副流煙の方が危険
喫煙と健康被害
肥満になりやすい環境
車社会に伴う肥満者の増加
食物繊維と3大栄養素摂取量の年次推移
肥満が関係している主な健康障害
肥満には2種類ある
メタボリックシンドロームとは?
たかが脂肪肝、されど脂肪肝
脂肪肝とは?
超音波検査により脂肪肝は簡単に診断できる
男女とも脂肪肝は肥満者に多い
増加する肥満と肝機能異常者の割合
脂肪肝の原因
脂肪肝には進行性のものがある
肝硬変・肝癌を来たす脂肪肝(NASH)の増加
[NASH:非アルコール性脂肪肝炎]
NASHは生活習慣病の1つ
2.若い女性のやせと健康障害・骨粗しょう症・貧血
若年女性にやせが多い
やせに多い骨粗しょう症
骨密度に影響する要因
骨粗しょう症の予防
若い女性に多い貧血
貧血の症状
健康のための鉄の必要量
女性における貧血の要因
貧血の対策と予防法
3.コーヒーと肝臓病
コーヒーの肝保護効果
コーヒーは脂肪肝を予防するか?
コーヒーの脂肪肝抑制機序(仮説)
コーヒーの体重減少効果(男性)
ポリフェノールの種類と多く含む食品
酸化ストレスと病気
コーヒーと生活習慣病
4.喫煙と健康
副流煙の方が危険
喫煙と健康被害
演題3:「日常で手軽にできる運動」
講師3:三越診療所健診・診療部保健師長 斗米 馨
1.そもそも運動って…?
厚生労働省「健康づくりのための運動指標2006」~生活習慣病予防のために~ エクササイズガイド2006
2.身体活動とは
強さ(METs)×時間=量(エクササイズ)
最終目標は、1週間で23エクササイズ以上
まずは10エクササイズ増やしましよう
3.1エクササイズの身体活動量に相当するエネルギー消費量
体重によって違いがあります
簡易換算式エネルギー消費量(kcal)
=1.05(METs)×エクササイズ(時間)×体重(kg)
厚生労働省「健康づくりのための運動指標2006」~生活習慣病予防のために~ エクササイズガイド2006
2.身体活動とは
強さ(METs)×時間=量(エクササイズ)
最終目標は、1週間で23エクササイズ以上
まずは10エクササイズ増やしましよう
3.1エクササイズの身体活動量に相当するエネルギー消費量
体重によって違いがあります
簡易換算式エネルギー消費量(kcal)
=1.05(METs)×エクササイズ(時間)×体重(kg)

開会

本田講師

船津講師

斗米講師
概要
| 開催日時 | 平成21年11月14日(土曜日) 14時00分~16時00分 |
| 会場 | 東京国際フォーラム hall D1(千代田区丸の内3-5-1) |
| 主催 | 公益財団法人 三越厚生事業団 |
| 後援 | 日本人間ドック学会 |
| 参加人数 | 86名 |
第24回 健康講座
「進化・老化・動脈硬化」
三越診療所部長 細合 浩司
1.構成要旨
ヒトの進化:類人猿とヒトの違い
脳の進化:脳の進化の過程と特徴
老化とは?:脳の進化の及ぼす特徴
認知症の増加:アルツハイマーとは?
動脈硬化の影響及び対策
2.進化の過程
3.脳の発達
4.ヒト脳の特性
5.老化とその仕組み
6.加齢と生理機能低下
7.加齢による生理機能低下とその対処
8.疾患別要介護割合
9.老化の仕組み
10.活性酸素の関与
11.認知症数推移予測
12.アルツハイマー病(AD)の病期分類
13.アルツハイマー病の発症様式
14.アルツハイマー病のリスク
15.アルツハイマー病と脳血管性痴呆
16.認知スクリーニング検査
17.ADの診断
18.その対策は?
19.やっぱり食事や運動などの生活習慣が基本
20.脳血管の特徴
21.脳動脈硬化も動脈硬化の一つ
22.動脈硬化を来しやすい病態
23.家族性高コレステロール血症
24.アポE欠損症
25.入院前の治療と脂質データ
26.メタボリックシンドローム・糖尿病
27.正脂血症、その他の原因
28.健診時生化学データ
29.頸動脈エコー
30.プラークの評価
31.アポ蛋白データ
32.高感度CRP
33.脳MRI
34.脂質の流れ
35.日本人の死因
36.脂肪摂取と肥満
ヒトの進化:類人猿とヒトの違い
脳の進化:脳の進化の過程と特徴
老化とは?:脳の進化の及ぼす特徴
認知症の増加:アルツハイマーとは?
動脈硬化の影響及び対策
2.進化の過程
3.脳の発達
4.ヒト脳の特性
5.老化とその仕組み
6.加齢と生理機能低下
7.加齢による生理機能低下とその対処
8.疾患別要介護割合
9.老化の仕組み
10.活性酸素の関与
11.認知症数推移予測
12.アルツハイマー病(AD)の病期分類
13.アルツハイマー病の発症様式
14.アルツハイマー病のリスク
15.アルツハイマー病と脳血管性痴呆
16.認知スクリーニング検査
17.ADの診断
18.その対策は?
19.やっぱり食事や運動などの生活習慣が基本
20.脳血管の特徴
21.脳動脈硬化も動脈硬化の一つ
22.動脈硬化を来しやすい病態
23.家族性高コレステロール血症
24.アポE欠損症
25.入院前の治療と脂質データ
26.メタボリックシンドローム・糖尿病
27.正脂血症、その他の原因
28.健診時生化学データ
29.頸動脈エコー
30.プラークの評価
31.アポ蛋白データ
32.高感度CRP
33.脳MRI
34.脂質の流れ
35.日本人の死因
36.脂肪摂取と肥満

開会

細合講師

熱心に聴講される参加者の皆様

質疑応答
| 日時 | 平成21年12月1日(火曜日) 14時30分~16時00分 |
| 会場 | ルネこだいら レセプションホール(小平市美園町1-8-5) |
| 主催 | 公益財団法人 三越厚生事業団 |
| 後援 | 日本人間ドック学会 |
| 参加人数 | 116名 |
第25回 健康講座
「脈が乱れる(不整脈)」
三越診療所部長 近藤 修二
1.不整脈とは
洞調律とは
2.不整脈の種類
頻脈性不整脈(心房性不整脈、心室性不整脈)
徐脈性不整脈
3.不整脈の診断の進め方
4.不整脈の症状
動悸
早い心臓の鼓動
眩暈・失神
5.不整脈の検査法
心電図
Holter(24時間)心電図
運動負荷心電図
心臓超音波検査
6.治療適応の判断の要因
不整脈による自覚症状の強さ
基礎疾患の種類と重症度
不整脈そのものの重症度
7.不整脈の検出頻度
8.不整脈の基礎疾患
心疾患
全身性疾患
薬剤性
9.不整脈を起こしやすい日常の行動
10.不整脈で注意しなくてはいけない基礎疾患
狭心症
心筋梗塞
心筋症
心不全
11.抗不整脈薬のヴォーン・ウィリアムス分類
12.治療が必要な不整脈(不整脈の重要度)
13.抗不整脈薬服用の注意
14.各種不整脈の年齢分布
15.心房細動の治療
16.脳梗塞等の予防
17.不整脈の非薬物療法:カテーテルアブレーション
18.心室細動
19.除細動迄の時間(分)と社会復帰率との関係
20.自動体外式除細動器(AED)
21.植込み型除細動器
22.脈が遅く死に至る不整脈
23.ペースメーカ
24.ペースメーカに影響するもの
25.不整脈のある人の生活・職業の注意点
26.不整脈の生活上の注意
27.不整脈と思ったら
洞調律とは
2.不整脈の種類
頻脈性不整脈(心房性不整脈、心室性不整脈)
徐脈性不整脈
3.不整脈の診断の進め方
4.不整脈の症状
動悸
早い心臓の鼓動
眩暈・失神
5.不整脈の検査法
心電図
Holter(24時間)心電図
運動負荷心電図
心臓超音波検査
6.治療適応の判断の要因
不整脈による自覚症状の強さ
基礎疾患の種類と重症度
不整脈そのものの重症度
7.不整脈の検出頻度
8.不整脈の基礎疾患
心疾患
全身性疾患
薬剤性
9.不整脈を起こしやすい日常の行動
10.不整脈で注意しなくてはいけない基礎疾患
狭心症
心筋梗塞
心筋症
心不全
11.抗不整脈薬のヴォーン・ウィリアムス分類
12.治療が必要な不整脈(不整脈の重要度)
13.抗不整脈薬服用の注意
14.各種不整脈の年齢分布
15.心房細動の治療
16.脳梗塞等の予防
17.不整脈の非薬物療法:カテーテルアブレーション
18.心室細動
19.除細動迄の時間(分)と社会復帰率との関係
20.自動体外式除細動器(AED)
21.植込み型除細動器
22.脈が遅く死に至る不整脈
23.ペースメーカ
24.ペースメーカに影響するもの
25.不整脈のある人の生活・職業の注意点
26.不整脈の生活上の注意
27.不整脈と思ったら
Q&A
質疑応答時にお時間が足りずお答えできなかったご質問への回答です。
| 質問 | 回答 |
| Q1.中、高と心室性期外収縮と診断され、大学時には何も診断されていないが、海の仕事あるいは強い力仕事をしても良いのか? 現在21歳男子。(56歳男性) | 心室性期外収縮は心室からでる不整脈で、上室性期外収縮より注意が必要です。その危険性による分類としてLown分類があります。出来ればホルター心電図検査を受けて、1日の出現回数やその危険性をチエックしてください。可能性は少ないと思いますが、心室頻拍や心室細動といった重篤な不整脈を伴っていれば、治療が必要になってきます。心エコー検査により基礎疾患をチエックし、結果によっては治療が必要になります。更に運動負荷検査により、運動時の不整脈の出方が分かります。これらの結果によりどの様な仕事が可能か判断することが望ましいと思います。。 |
| Q2.7年前カテーテルをしましたが、血管を膨らませただけで、ラツパのように広がって先が見えなかったのを見てしまいました。代理医師だったので、質問をしないで退院しました。今日まで一度も痛くなった事がないのですが、ステントが入っていないので何時までもこの現状がたもたれるかちょっと心配になります。近所の病院に通うように大学病院から出されましたが、今のところ市の健診もクリアしています、時間がありましたらお知らせください。(年齢・性別不詳) | あなたは経皮的冠動脈形成術(PTCA)を受けられたが、ステントは挿入されなかったわけです。先が見えないならば、心筋梗塞でしょうか? 狭心症の場合でもPTCAを受けた方には再狭窄といって、その後40%に狭窄が生じます。ステントでも20~30%発生します。胸痛の再発は再狭窄を疑います。市の健診の心電図では心筋梗塞の診断は可能ですが、狭心症ましてや再狭窄までは診断は困難と思われます。心臓カテーテル検査の可能な病院で冠動脈造影検査を受けられる事をおすすめします。 その前に負荷心電図やCT、負荷シンチ等をまず実施する方法もあります。 |
| Q3. 普段通りの生活をしているのですが、急に胸が苦しくなり、血圧を測ると(上)118(下)78で、脈320と上がっている。前からいただいている薬を飲んで静かに横になるが、汗をかいている時もあり、そのまま眠ってしまう事もあります。気がつくと治っている。どうして急に起こるか心配です。(62歳女性) | 脈が320と読めますが、かなり速いのでこの値が正確かどうかが、まず気になります。もし正確であれば、心房粗動の1:1伝導の可能性はあります。この場合は早急に対処する必要があります。発作時に救急で心電図をとってもらい、不整脈の種類を確定する必要があります。まずホルター24時間心電図検査を受けた方が良いでしょう。原因は心エコー等で検査するようにしてください。脈はこれ程速くないが、発作性上室性頻拍、発作性心房細動、心室頻拍等も急に頻脈になり、また急におさまります。主治医にご相談ください。 |
| Q4.ワーファリンは高齢者の出血性の心配以外に副作用は(悪い方面の)ありませんか? 例えば肝臓とか他の内臓等に。(73歳男性) | ワーファリンの副作用は肝機能障害、黄疸、皮膚壊死、過敏性、悪心・嘔吐、下痢、脱毛、抗甲状腺作用などがあります。しかし副作用というのは全例におこるわけではなく、人によって起こり、その頻度もそれ程多くない場合がほとんどです。服用後の気になる症状は主治医に相談してください。また服用後時々肝機能などのチエックは必要です。 |
| Q5.階段を駆け上がった時や少し走った時息苦しい。血圧は上150、下90。血圧降下剤2種類を内科医院より処方されて飲んでいる。このままつづけていればよいかどうか。(67歳男性) | 運動時の息切れの原因は貧血や肺の病気等の他に、心臓によるものも考えられます。ただし階段を歩いてあがった時と違い、駆け上がれば健康な人でも多少の息切れはあり得ると思います。心不全の症状のNYHA(ニュウヨーク心臓協会)の分類では1度相当(軽度)でしょう。高血圧も経過により心不全をおこしてきます。他の心疾患は、心エコー検査で心不全の原因となる弁膜症、心筋症、陳旧性心筋梗塞などは鑑別できます。血圧の薬は種類が多く、目的によっても使いわけできます。通常は140/90以下にコントロールした方が良いです。副作用も考え、時々血液検査などを受けましょう。主治医の意見を聞きながら薬の服用を続けてください。 |
| Q6. 左の肩凝りが特にひどいが心臓病との関連はありますか?(考えた方が良いですか?)(65歳女性) | 肩凝りの原因にはパソコンのしすぎ等の仕事が原因のものなど、いろいろあると思います。心臓病では狭心症による30分以内の痛みやそれ以上続く心筋梗塞による痛みなどが肩にくることは考えられます。念の為に心エコー検査を受けても良いと思いますが、可能性は少ないと思います。 |
| Q7.不整脈の原因。どうして起こるのか?(85歳男性) | 原因となる心疾患(高血圧、狭心症、心筋症、 心弁膜症等)、甲状腺機能亢進症、電解質異常、薬の副作用などがあります。 |
| Q8.正しい整脈の数値はいくつですか?(85歳男性) | 洞性脈で1分間に50~100です。 |
| Q9.日常の注意事項は?(85歳男性) | 運動を控え、食べ過ぎ、過労、ストレス、睡眠不足に注意し、喫煙を控え、お酒やコーヒーの飲み過ぎに注意。 |
| Q10.高血圧と不整脈の関係は?(85歳男性) | 高血圧では心室の壁が厚くなり、また長い間に心不全を起こしてくる可能性があります。心不全では不整脈を起こしやくなります。 |
| Q11.糖尿病との関係は?(85歳男性) | 糖尿病では長い間に心筋に影響して心不全を起こしてくる場合があり、その結果不整脈を起こしてきます。また冠動脈の硬化を起こして狭心症や心筋梗塞になりやすく、これらは不整脈を起こしやすいです。 |
| Q12.運動と不整脈との関係は?(85歳男性) | 不整脈の中には運動により誘発されるものもある程度あります。それをチエックするには、運動負荷心電図を実施します。不整脈の場合は運動は注意して行ってください。 |
| Q13.神経・血流と不整脈について。(85歳男性) | 交感神経が影響して洞性頻脈になり、副交感神経が影響して洞性徐脈になります。血流では心臓の筋肉にいく血流は冠動脈を介しています。冠動脈の狭窄や閉塞による狭心症や心筋梗塞では心筋の血流が不足して不整脈を起こしやすい。 |
概要
| 開催日時 | 平成22年1月28日(木曜日) 14時00分~15時30分 |
| 会場 | 調布市文化会館たづくり12階 大会議室(調布市小島町2-33-1) |
| 主催 | 公益財団法人 三越厚生事業団 |
| 後援 | 日本人間ドック学会 |
| 参加人数 | 142名 |
第26回 健康講座
演題1:「若いからって油断は禁物!すぐに役立つ健康情報―コーヒーと生活習慣病―」
講師1:三越診療所長 船津 和夫
1.肥満が関係している主な健康障害
糖尿、高脂血症、高血圧他
2.肥満には2種類ある
リンゴ型肥満、洋なし型肥満
3.脂肪肝の原因
飲酒、肥満、糖尿病他
4.脂肪肝には進行性のものがある
アルコール性脂肪肝、非アルコール性脂肪肝(NASH)
5.脂肪肝の予防と治療
飲酒、肥満、食べ過ぎ、運動不足を控えて、肥満の是正、運動、節酒、節食、コーヒーの生活習慣を心がける
6.高血圧の原因
肥満、食塩の過剰摂取、運動不足、野菜・果物の摂取不足他
7.降圧目標
若年、中高年者→130/85mmHg未満
高齢者→140/90mmHg未満
8.家庭血圧と仮面高血圧
9.仮面高血圧を予防するには
家庭血圧の測定、精神的緊張を軽減しリラックスすること、日常のストレスの軽減他
10.家庭血圧の計り方
朝 → 起床後1時間以内に、排尿・排便後に、朝食前に他
夜 → 就寝前、座位で
測定回数は3回以内、ほぼ毎日計る場合は1回でよい
家庭血圧基準値 135/85mmHg未満
11.コーヒー飲用による血圧降下作用
糖尿、高脂血症、高血圧他
2.肥満には2種類ある
リンゴ型肥満、洋なし型肥満
3.脂肪肝の原因
飲酒、肥満、糖尿病他
4.脂肪肝には進行性のものがある
アルコール性脂肪肝、非アルコール性脂肪肝(NASH)
5.脂肪肝の予防と治療
飲酒、肥満、食べ過ぎ、運動不足を控えて、肥満の是正、運動、節酒、節食、コーヒーの生活習慣を心がける
6.高血圧の原因
肥満、食塩の過剰摂取、運動不足、野菜・果物の摂取不足他
7.降圧目標
若年、中高年者→130/85mmHg未満
高齢者→140/90mmHg未満
8.家庭血圧と仮面高血圧
9.仮面高血圧を予防するには
家庭血圧の測定、精神的緊張を軽減しリラックスすること、日常のストレスの軽減他
10.家庭血圧の計り方
朝 → 起床後1時間以内に、排尿・排便後に、朝食前に他
夜 → 就寝前、座位で
測定回数は3回以内、ほぼ毎日計る場合は1回でよい
家庭血圧基準値 135/85mmHg未満
11.コーヒー飲用による血圧降下作用
演題2:「日常で手軽にできる運動」
講師2:三越診療所健診・診療部保健師長 斗米 馨
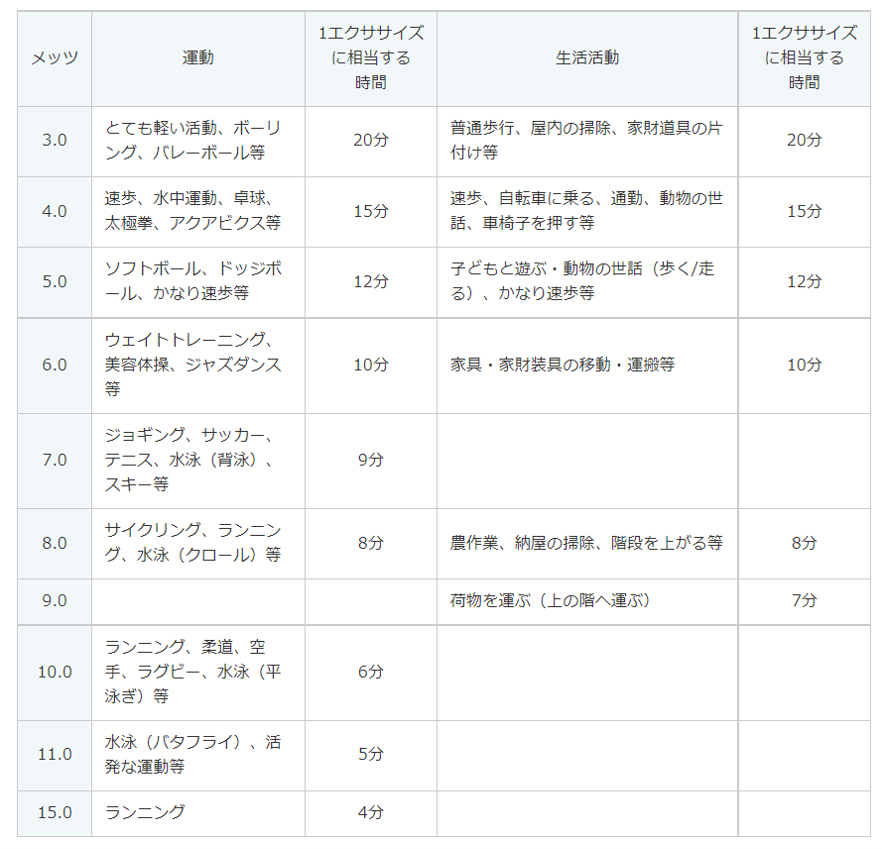
1.身体活動の自己評価や、運動指針を満たすための身体活動(運動、生活活動)の組み合わせを考える時に参考にするため、いろいろな身体活動の1エクササイズ(メッツ・時)の値(表1)
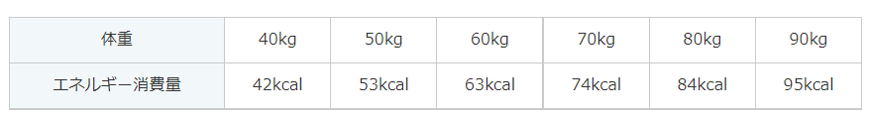
2.1エクササイズの身体活動量に相当する体重別エネルギー消費量(表2)
3.簡易換算式:エネルギー消費量(kcal)
⇒1.05×エクササイズ(METs×時間)×体重(kg)
4.ロコモティブシンドローム(運動器症候群)とは
1)骨、関節、筋肉などの運動器の働きが衰えると、くらしの中の自立度が低下し、介護が必要になったり、寝たきりになる可能性が高くなります。運動器の障害のために、要介護になっていたり、要介護になる危険の高い状態がロコモティブシンドロームです。
2)ロコチェック
2kg程度の買物をして持ち帰るのが困難である。(1リットルの牛乳パック2個程度)
家のやや重い仕事が困難である。(掃除機の使用、布団の上げ下ろしなど)
家の中でつまずいたり滑ったりする。
片脚立ちで靴下がはけない。
階段を上るのに手すりが必要である。
横断歩道を青信号で渡りきれない。
15分くらい続けて歩けない。
ひとつでも当てはまれば、ロコモである心配があります。
3)ロコモーショントレーニング(ロコトレ)
開眼片脚立ち
スクワット
その他のロコトレ:ストレッチ、関節の曲げ伸ばし、ラジオ体操、ウォーキング等
2.1エクササイズの身体活動量に相当する体重別エネルギー消費量(表2)
3.簡易換算式:エネルギー消費量(kcal)
⇒1.05×エクササイズ(METs×時間)×体重(kg)
4.ロコモティブシンドローム(運動器症候群)とは
1)骨、関節、筋肉などの運動器の働きが衰えると、くらしの中の自立度が低下し、介護が必要になったり、寝たきりになる可能性が高くなります。運動器の障害のために、要介護になっていたり、要介護になる危険の高い状態がロコモティブシンドロームです。
2)ロコチェック
2kg程度の買物をして持ち帰るのが困難である。(1リットルの牛乳パック2個程度)
家のやや重い仕事が困難である。(掃除機の使用、布団の上げ下ろしなど)
家の中でつまずいたり滑ったりする。
片脚立ちで靴下がはけない。
階段を上るのに手すりが必要である。
横断歩道を青信号で渡りきれない。
15分くらい続けて歩けない。
ひとつでも当てはまれば、ロコモである心配があります。
3)ロコモーショントレーニング(ロコトレ)
開眼片脚立ち
スクワット
その他のロコトレ:ストレッチ、関節の曲げ伸ばし、ラジオ体操、ウォーキング等
【表1】「3メッツ」以上の運動と生活活動(身体活動の目標の計算に含むもの)
画像説明文
【表2】エクササイズの身体活動量に相当する体重別エネルギー消費量
画像説明文

開会

船津講師

斗米講師

質疑応答
概要
| 開催日時 | 平成22年3月26日(金曜日) 18時30分~20時00分 |
| 会場 | 新宿スタジオアルタ 7階 アルタスタジオ(新宿区新宿3-24-3) |
| 主催 | 公益財団法人 三越厚生事業団 |
| 後援 | 日本人間ドック学会 |
| 参加人数 | 83名 |



